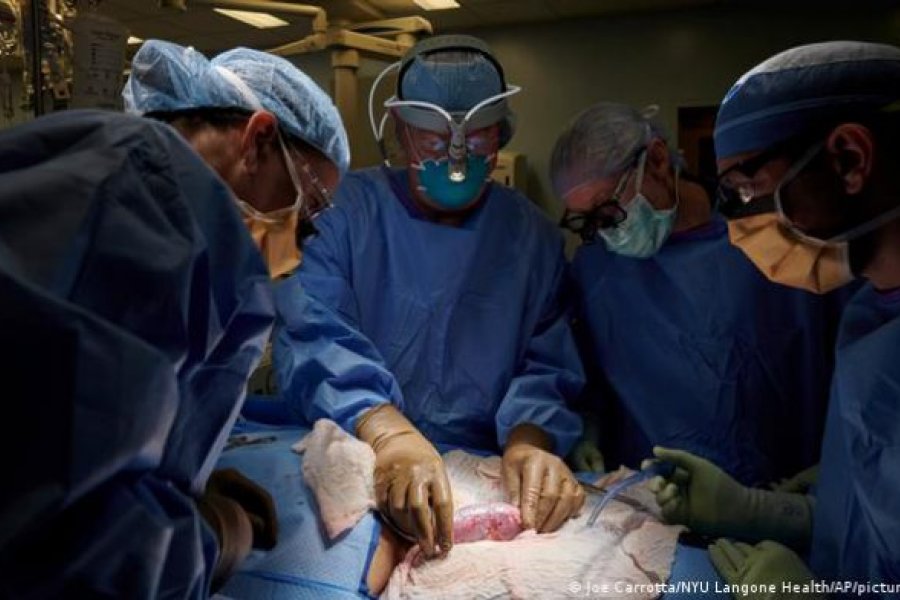
Dos equipos de investigadores trabajan en la modificación genética de porcinos para hacer sus órganos aptos para ser utilizados en humanos. Los primeros especímenes para podrían estar listos este mismo año.
Mientras la comunidad médica internacional celebra el primer xenotrasplante exitoso, en Argentina dos equipos de investigación de universidades públicas se aprestan a producir animales genéticamente modificados para que sus órganos sean aptos para trasplantes a humanos y los primeros porcinos de este tipo se obtendrían a finales de este año o en el trascurso del 2023.
Además, desde hace dos años funciona una mesa de trabajo sobre xenotrasplantes coordinada por funcionarios del Ministerio de Agricultura, Ganadería y Pesca que integran representantes de otros organismos, universidades y asociaciones científicas, y que está abocada, entre otras cosas, a la elaboración de un marco regulatorio para esta práctica innovadora con delicados ribetes bioéticos y de bioseguridad.
El pasado 7 de enero un estadounidense de 57 años se convirtió en la primera persona en ser sometida al trasplante de un órgano animal: su corazón fue reemplazado por el de un cerdo humanizado por 10 mutaciones genéticas para que no genere rechazo ni siga creciendo en el receptor.
El mérito es de un equipo de la Universidad de Maryland liderado por el investigador Muhammad Mohiuddin, que realizó la intervención con una aprobación de emergencia de la FDA como "tratamiento compasivo" para un paciente desahuciado.
"Esto realmente abre la puerta que todos estamos esperando hace más de 25 años, es el puntapié inicial a una nueva era", dijo a Télam Adrián Mutto, director del laboratorio de Biotecnología de la Reproducción del Instituto de Investigaciones de Biotecnología de la Universidad Nacional de San Martín (Unsam) e investigador del Conicet
Para el director del área de xenotrasplantes de la Sociedad Argentina de Trasplantes (SAT), investigador y médico cirujano Adrián Abalovich, se trata de un "hito" comparable al de 1967 cuando se logró el primer trasplante de corazón de humano a humano.
"Es un gran avance que puede revolucionar el mundo de los trasplantes porque se estima que el 85% de las personas en lista de espera no recibe el órgano que necesita", dijo a su turno a Télam la biotecnóloga e investigadora del Conicet Laura Ratner.
Según datos del Incucai, actualmente son 7.080 las personas en lista de espera para trasplante en Argentina y muchas de ellas probablemente no reciban este 2022 el órgano que necesitan, ya que cada año se realiza un promedio de 1.900 trasplantes, siendo 2019 el año récord con 2.348 intervenciones de este tipo.
La principal dificultad sigue siendo la escasa disponibilidad de órganos viables provenientes de donantes cadavéricos.
"Ya se empieza a ver como posible que el día de mañana no haya más pacientes en lista de espera y que cada quien pueda tener el órgano que necesita, proveniente de un animal genéticamente modificado", agregó Abalovich.
Se conocen como "xenotrasplantes" al implante de células, tejidos u órganos provenientes de un ser vivo de una especie en el organismo de un individuo de otra.
"Uno podría pensar que el mono es más cercano al humano, pero con los años se determinó que el modelo más óptimo es el cerdo porque es más fácil de criar, tiene camadas más grandes y sus órganos son fisiológicamente similares", dijo Ratner.
La principal ventaja de este tipo de procedimiento es que los animales pueden ser una fuente permanente de órganos, mientras que los obstáculos más importantes son el rechazo del sistema inmune, la posibilidad que algunos virus del cerdo se transmitan a los receptores y los dilemas éticos implicados tanto en la muerte animal como en la introducción de alteraciones genéticas permanentes.
Un poco de historia
La experimentación con xenotrasplantes se inició en medicina prácticamente en paralelo a los alotrasplantes (humano a humano) pero los estudios clínicos sufrieron un parate después de la muerte, en 1984, de una bebé a sólo 21 días de habérsele trasplantado el corazón de un mandril y como consecuencia del rechazo inmunitario.
Los ensayos con órganos porcinos continuaron realizándose solamente en monos hasta que en octubre del año pasado se anunció que cirujanos de Estados Unidos lograron conectar con éxito un riñón de cerdo a la circulación sanguínea de una mujer con muerte cerebral que estuvo 54 horas unida al órgano sin sufrir rechazo y produciendo orina con normalidad.
Sólo tres meses después, se produjo el primer xenotrasplante exitoso en una persona viva y los tiempos parecen acelerarse definitivamente para este tipo de procedimientos.
"Lo que explica este enorme salto es la aparición de la herramienta molecular de edición génica CRISPR-Cas, porque se habían hecho intentos previos con herramientas más antiguas pero con ellas resultaba muy difícil o imposible realizar muchas modificaciones genéticas al mismo tiempo como se requiere en xenotrasplante", detalló a Télam Ratner.
CRISPR-Cas (por las siglas en inglés de "Repeticiones Palendrómicas Cortas Agrupadas y Regularmente Interespaciadas) es una muy evolucionada herramienta para alterar una secuencia de ADN eliminando, insertando o reemplazando genes de interés con diferentes objetivos.
En el caso de los animales modificados genéticamente, estas denominadas "tijeras moleculares" intervienen ya sea modificando el genoma del cigoto generado in vitro o el genoma de una célula somática cuyo núcleo luego es transferido a un óvulo para generar un embrión viable por clonación.
"Así como el descubrimiento de un inmunosupresor, la ciclosporina, marcó un antes y un después para los alotrasplantes porque hizo viable el trasplante humano-humano, el CRISPR-Cas es un parteaguas para el xenotrasplante porque sin las modificaciones genéticas, el ser humano que recibe un órgano de cerdo lo rechaza a los cinco minutos", explicó Abalovich.
En el laboratorio de biotecnología Animal de la Facultad de Agronomía y Veterinaria de la UBA, el subgrupo de investigación dedicado a xenotrasplante que integra Ratner se propone lograr "en el transcurso de este año" un cerdo genéticamente alterado que "pueda ser apto para donar cualquier tipo de órgano o tejido porque todo el cuerpo estará modificado" al aplicarse CRISPR apenas se unen óvulo y espermatozoide.
"Ya obtuvimos embriones de cerdo con cinco modificaciones genéticas de tipo 'knock out' (eliminación de genes porcinos), al mismo tiempo que están enfocadas en evitar el rechazo inmunológico hiperagudo que generan cuando se trasplantan", explicó la investigadora que es una de las fundadoras de la start up "New Organs Biotech".
En tanto, un equipo de investigadores del laboratorio de biotecnología de la reproducción del Instituto de Investigaciones Biotecnología de la Unsam, está trabajando para obtener un cerdo con "siete mutaciones distintas", de tipo 'knock out' pero también 'knock in' (agregado de genes humanos) cuyos riñones y corazón serán aptos para ser trasplantados a humanos.
"Hemos testeado muchos animales del mayor productor de cerdos del país para encontrar los que están libres de un retrovirus endógeno, que es el PERV C, y ya obtuvimos líneas de cerdos libres de este virus, y con grupo y factor (sanguíneo) cero negativo", dijo Mutto.
Ahora resta la edición génica propiamente dicha, que en este caso se realizará "sobre líneas celulares" somáticas a partir de las cuales luego se generarán embriones de cerdo por clonación.
"Cómo máximo, siendo pesimista, en dos años vamos a tener los primeros cerditos editados genéticamente con 7 mutaciones y aptos para trasplante de riñón y corazón", añadió Mutto.
Una alternativa a los órganos de animales genéticamente modificados para subsanar el déficit de órganos para trasplante a humanos es la biogeneración de órganos por impresión celular 3D, aún en un estadio de desarrollo muy incipiente.